Câu trả lời cho câu hỏi này là không có trường hợp gãy xương gót chân nào cần phải ghép xương khi thực hiện cố định bên trong.
Sanders nói
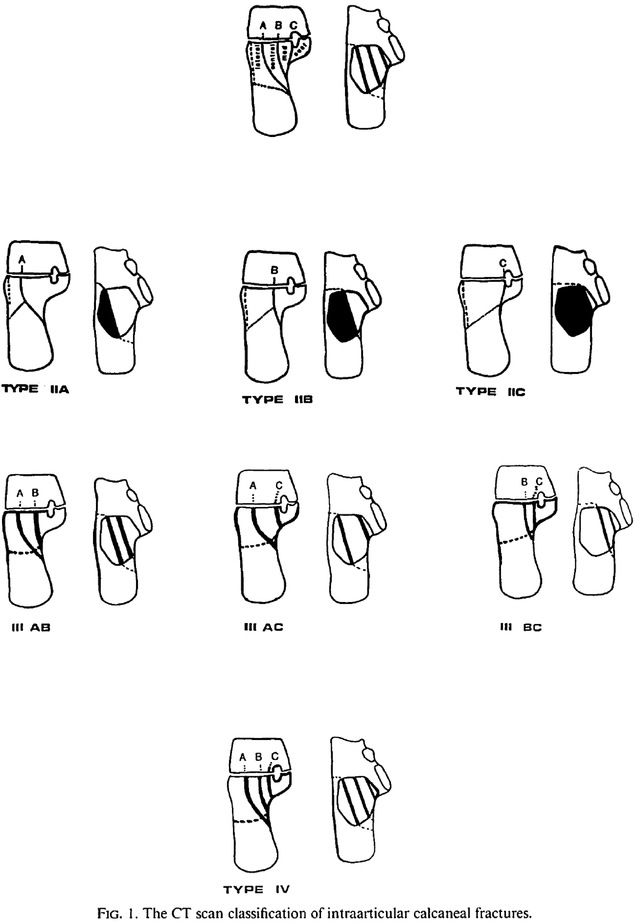
Năm 1993, Sanders et al [1] đã công bố một cột mốc quan trọng trong lịch sử điều trị phẫu thuật gãy xương gót chân trong CORR với phân loại gãy xương gót chân dựa trên CT của họ. Gần đây hơn, Sanders et al [2] đã kết luận rằng không cần ghép xương hay nẹp khóa trong 120 trường hợp gãy xương gót chân với thời gian theo dõi dài hạn từ 10-20 năm.
Phân loại gãy xương gót chân bằng chụp CT do Sanders và cộng sự công bố trên tạp chí CORR năm 1993.
Ghép xương có hai mục đích chính: ghép cấu trúc để hỗ trợ cơ học, ví dụ như ở xương mác, và ghép dạng hạt để lấp đầy và kích thích sự hình thành xương.
Sanders đề cập rằng xương gót chân bao gồm một lớp vỏ xương lớn bao bọc xương xốp, và các vết gãy nội khớp di lệch của xương gót chân có thể được tái tạo nhanh chóng bằng xương xốp có cấu trúc bè nếu lớp vỏ xương có thể được đặt lại tương đối. Palmer et al [3] là những người đầu tiên báo cáo về ghép xương vào năm 1948 do thiếu các thiết bị cố định bên trong phù hợp để giữ cố định vết gãy bề mặt khớp tại chỗ vào thời điểm đó. Với sự phát triển liên tục của các thiết bị cố định bên trong như tấm và vít sau bên, việc duy trì hỗ trợ giảm bằng cách ghép xương đã trở nên không cần thiết. Các nghiên cứu lâm sàng dài hạn đã xác nhận quan điểm này.
Nghiên cứu lâm sàng có đối chứng kết luận rằng việc ghép xương là không cần thiết.
Longino et al [4] và những người khác đã tiến hành một nghiên cứu có kiểm soát triển vọng trên 40 trường hợp gãy xương nội khớp di lệch ở gót chân với thời gian theo dõi ít nhất 2 năm và không tìm thấy sự khác biệt đáng kể giữa việc ghép xương và không ghép xương về kết quả hình ảnh hoặc chức năng. Gusic et al [5] đã tiến hành một nghiên cứu có kiểm soát trên 143 trường hợp gãy xương nội khớp di lệch ở gót chân với kết quả tương tự.
Singh et al [6] từ Phòng khám Mayo đã tiến hành một nghiên cứu hồi cứu trên 202 bệnh nhân và mặc dù ghép xương vượt trội hơn về góc Bohler và thời gian chịu trọng lượng hoàn toàn, nhưng không có sự khác biệt đáng kể về kết quả chức năng và biến chứng.
Ghép xương như một yếu tố nguy cơ gây biến chứng chấn thương.
Giáo sư Pan Zhijun và nhóm của ông tại Bệnh viện Y khoa Chiết Giang số 2 đã tiến hành đánh giá hệ thống và phân tích tổng hợp vào năm 2015 [7], bao gồm tất cả các tài liệu có thể được truy xuất từ các cơ sở dữ liệu điện tử tính đến năm 2014, bao gồm 1651 trường hợp gãy xương ở 1559 bệnh nhân, và kết luận rằng ghép xương, đái tháo đường, không đặt ống dẫn lưu và gãy xương nghiêm trọng làm tăng đáng kể nguy cơ biến chứng chấn thương sau phẫu thuật.
Tóm lại, ghép xương không cần thiết trong quá trình cố định bên trong các vết gãy gót chân và không góp phần cải thiện chức năng hay kết quả cuối cùng, mà ngược lại còn làm tăng nguy cơ biến chứng do chấn thương.
1.Sanders R, Fortin P, DiPasquale T, et al. Điều trị phẫu thuật trong 120 trường hợp gãy xương gót chân nội khớp di lệch. Kết quả sử dụng phân loại chụp cắt lớp vi tính tiên lượng. Clin Orthop Relat Res. 1993;(290):87-95.
2.Sanders R, Vaupel ZM, Erdogan M, et al. Điều trị phẫu thuật gãy xương gót chân nội khớp di lệch: kết quả dài hạn (10-20 năm) trên 108 trường hợp gãy xương bằng cách sử dụng phân loại CT tiên lượng. J Orthop Trauma. 2014;28(10):551-63.
3. Palmer I. Cơ chế và điều trị gãy xương gót chân. Tạp chí Phẫu thuật Xương Khớp Hoa Kỳ. 1948;30A:2–8.
4.Longino D, Buckley RE. Ghép xương trong điều trị phẫu thuật gãy xương gót chân nội khớp di lệch: liệu có hữu ích không? J Orthop Trauma. 2001;15(4):280-6.
5.Gusic N, Fedel I, Darabos N, et al. Điều trị phẫu thuật gãy xương gót chân nội khớp: Kết quả giải phẫu và chức năng của ba kỹ thuật phẫu thuật khác nhau. Chấn thương. 2015;46 Phụ lục 6:S130-3.
6.Singh AK, Vinay K. Điều trị phẫu thuật gãy xương gót chân nội khớp di lệch: liệu có cần ghép xương không? J Orthop Traumatol. 2013;14(4):299-305.
7. Zhang W, Chen E, Xue D, et al. Các yếu tố nguy cơ gây biến chứng vết thương sau phẫu thuật gãy xương gót chân kín: tổng quan hệ thống và phân tích tổng hợp. Scand J Trauma Resusc Emerg Med. 2015;23:18.
Thời gian đăng bài: 07/12/2023