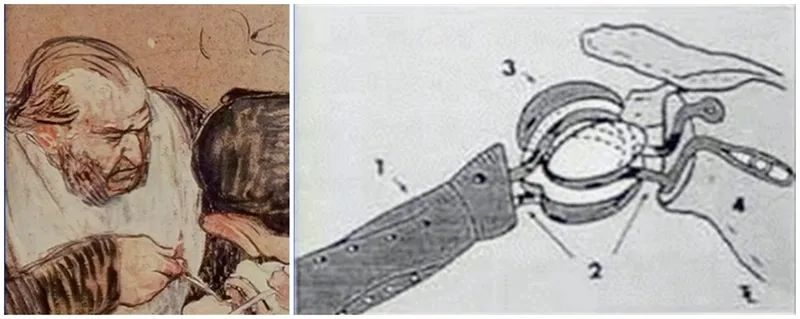
Khái niệm thay khớp vai nhân tạo lần đầu tiên được đề xuất bởi Themistocles Gluck vào năm 1891. Các khớp nhân tạo được đề cập và thiết kế cùng nhau bao gồm khớp hông, khớp cổ tay, v.v. Ca phẫu thuật thay khớp vai đầu tiên được thực hiện trên một bệnh nhân vào năm 1893 bởi bác sĩ phẫu thuật người Pháp Jules Emile Péan tại Bệnh viện Quốc tế ở Paris trên một bệnh nhân 37 tuổi mắc bệnh lao khớp và xương. Đây là ca phẫu thuật thay khớp vai đầu tiên được ghi nhận. Bộ phận giả được chế tạo bởi nha sĩ J. Porter Michaels đến từ Paris, và xương cánh tay...thân câyKhớp giả được làm bằng kim loại bạch kim và gắn vào một đầu cao su phủ paraffin bằng dây để tạo thành một khớp giả cố định. Kết quả ban đầu của bệnh nhân khá khả quan, nhưng cuối cùng khớp giả đã phải tháo bỏ sau 2 năm do bệnh lao tái phát nhiều lần. Đây là nỗ lực đầu tiên của con người trong việc thay thế khớp vai nhân tạo.
Năm 1951, Frederick Krueger báo cáo về việc sử dụng một loại khớp vai nhân tạo có ý nghĩa giải phẫu hơn, được làm từ vitamin và đúc từ phần xương cánh tay gần của một xác chết. Loại khớp này đã được sử dụng thành công để điều trị cho một bệnh nhân trẻ tuổi bị hoại tử xương đầu xương cánh tay.
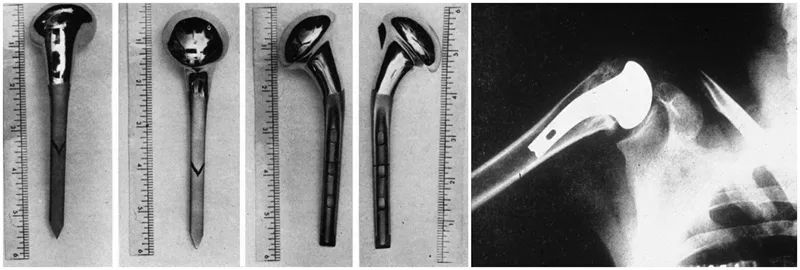
Nhưng phương pháp thay khớp vai hiện đại thực sự được thiết kế và phát triển bởi chuyên gia về khớp vai Charles Neer. Năm 1953, để giải quyết những kết quả không như ý trong điều trị phẫu thuật gãy xương đầu trên xương cánh tay, Neer đã phát triển một loại khớp giả đầu trên xương cánh tay có hình dạng giải phẫu để điều trị gãy đầu xương cánh tay, và loại khớp giả này đã được cải tiến nhiều lần trong hai thập kỷ tiếp theo, tạo ra các thế hệ khớp giả thứ hai và thứ ba.
Đầu những năm 1970, để giải quyết vấn đề thay khớp vai ở bệnh nhân bị rối loạn chức năng gân chóp xoay nghiêm trọng, khái niệm phẫu thuật thay khớp vai ngược (RTSA) lần đầu tiên được Neer đề xuất, nhưng do sự thất bại sớm của thành phần ổ chảo, khái niệm này sau đó đã bị loại bỏ. Năm 1985, Paul Grammont đã cải tiến dựa trên khái niệm do Neer đề xuất, di chuyển tâm xoay về phía trong và phía xa, thay đổi cánh tay đòn và sức căng của cơ delta, từ đó giải quyết hoàn hảo vấn đề mất chức năng gân chóp xoay.
Nguyên tắc thiết kế của bộ phận giả khớp vai.
Phẫu thuật thay khớp vai ngược (RTSA) đảo ngược mối quan hệ giải phẫu của khớp vai tự nhiên để khôi phục sự ổn định của khớp vai. RTSA tạo ra một điểm tựa và tâm quay (CoR) bằng cách làm cho mặt ổ chảo lồi và mặt chỏm xương cánh tay lõm. Chức năng cơ sinh học của điểm tựa này là ngăn chỏm xương cánh tay di chuyển lên trên khi cơ delta co lại để dạng cánh tay trên. Đặc điểm của RTSA là tâm quay của khớp vai nhân tạo và vị trí của chỏm xương cánh tay so với khớp vai tự nhiên được dịch chuyển vào trong và xuống dưới. Các thiết kế khớp giả RTSA khác nhau sẽ có sự khác biệt. Chỏm xương cánh tay được dịch chuyển xuống dưới 25~40mm và dịch chuyển vào trong 5~20mm.
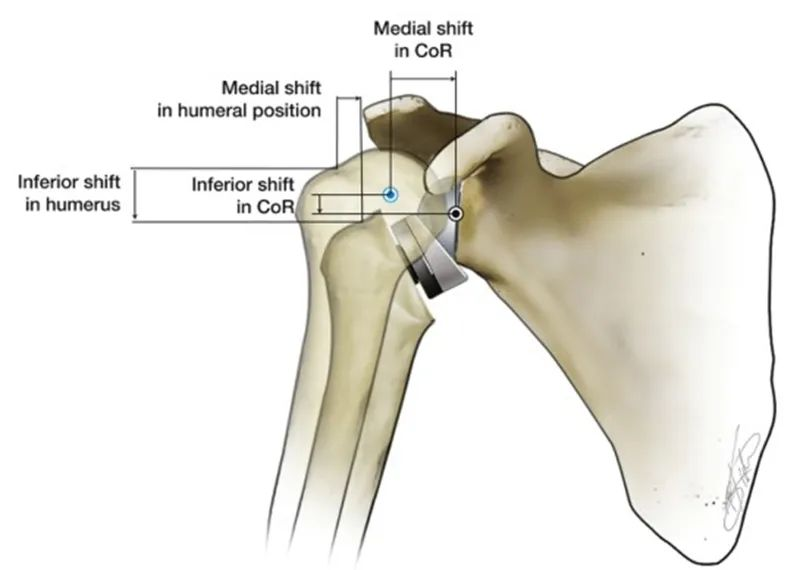
So với khớp vai tự nhiên của cơ thể người, một ưu điểm rõ ràng của việc dịch chuyển tâm quay (CoR) vào bên trong là cánh tay đòn momen dạng duỗi của cơ delta tăng từ 10mm lên 30mm, giúp cải thiện hiệu quả duỗi của cơ delta và tạo ra cùng một momen xoắn với lực cơ ít hơn. Đặc điểm này cũng giúp cho việc duỗi đầu xương cánh tay không còn hoàn toàn phụ thuộc vào chức năng hạ xuống của toàn bộ nhóm cơ chóp xoay.
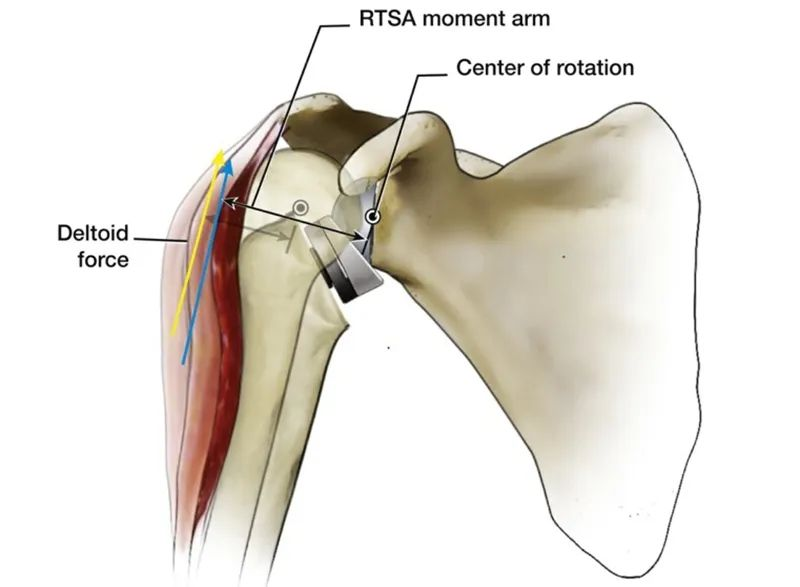
Đây là thiết kế và cơ sinh học của RTSA, và nó có thể hơi nhàm chán và khó hiểu. Có cách nào đơn giản hơn để hiểu nó không? Câu trả lời là có.
Đầu tiên là thiết kế của RTSA. Quan sát kỹ đặc điểm của từng khớp trong cơ thể người, ta có thể tìm ra một số quy luật. Các khớp của con người có thể được chia đại khái thành hai loại. Một loại là các khớp gần thân như vai và hông, với đầu gần là "ổ khớp" và đầu xa là "quả cầu".
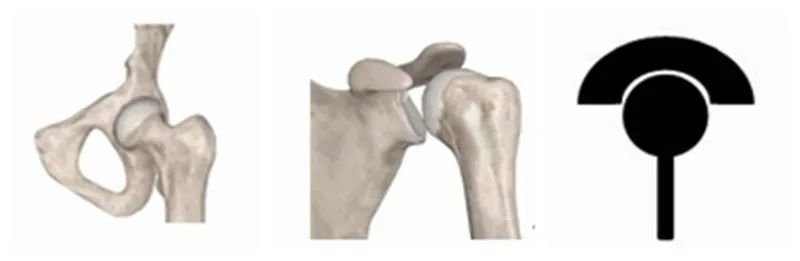
Loại còn lại là các khớp ở xa, chẳng hạn như...đầu gốivà khuỷu tay, với đầu gần là "quả cầu" và đầu xa là "cái chén".
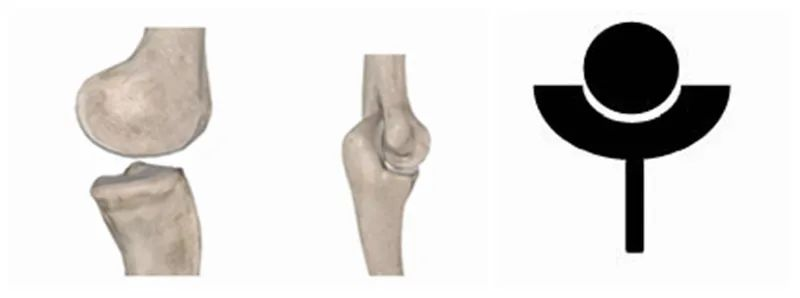
Kế hoạch được các nhà tiên phong y học áp dụng khi thiết kế khớp vai nhân tạo trong những ngày đầu là khôi phục cấu trúc giải phẫu của khớp vai tự nhiên càng nhiều càng tốt, vì vậy tất cả các thiết kế đều có phần đầu gần là "hình chén" và phần đầu xa là "hình cầu". Một số nhà nghiên cứu thậm chí còn cố tình thiết kế "hình chén" lớn hơn và sâu hơn để tăng độ ổn định của khớp, tương tự như khớp vai người.khớp hôngNhưng sau đó người ta chứng minh rằng việc tăng độ ổn định thực chất lại làm tăng tỷ lệ thất bại, vì vậy thiết kế này nhanh chóng bị loại bỏ. Mặt khác, RTSA đảo ngược các đặc điểm giải phẫu của khớp vai tự nhiên, đảo ngược "quả cầu" và "ổ khớp", làm cho khớp "hông" ban đầu giống với "khuỷu tay" hoặc "đầu gối" hơn. Sự thay đổi mang tính đột phá này cuối cùng đã giải quyết được nhiều khó khăn và nghi ngờ của việc thay thế khớp vai nhân tạo, và trong nhiều trường hợp, hiệu quả ngắn hạn và dài hạn của nó đã được cải thiện đáng kể.
Tương tự, thiết kế của RTSA dịch chuyển tâm quay để cho phép tăng hiệu quả vận động dạng dang cánh tay của cơ delta, điều này nghe có vẻ khó hiểu. Và nếu so sánh khớp vai của chúng ta với một cái bập bênh, thì rất dễ hiểu. Như hình dưới đây, khi áp dụng cùng một mô-men xoắn theo hướng A (lực co cơ delta), nếu điểm tựa và vị trí bắt đầu được thay đổi, rõ ràng là một mô-men xoắn lớn hơn (lực dang cánh tay trên) có thể được tạo ra theo hướng B.
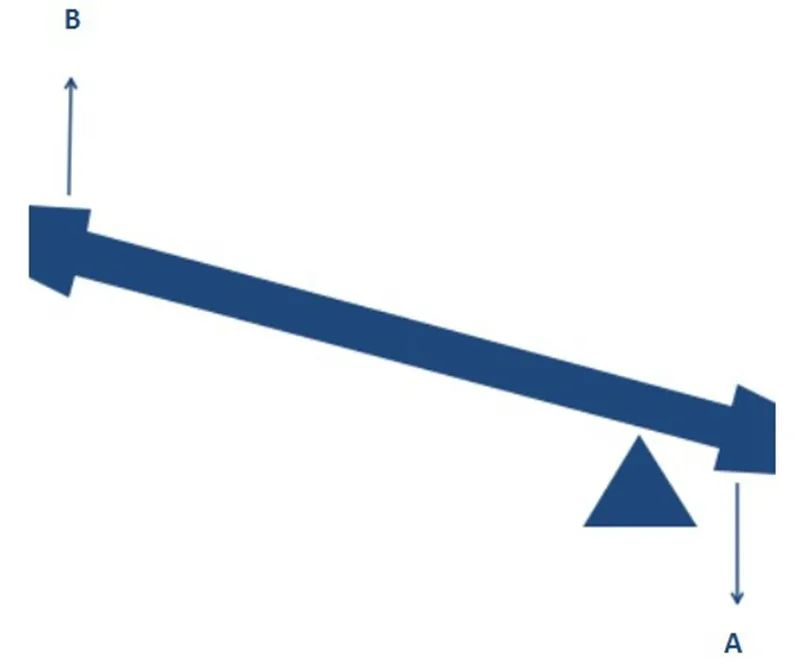

Sự thay đổi tâm quay của RTSA có tác dụng tương tự, cho phép vai bị mất ổn định bắt đầu động tác dạng vai mà không cần hạ gân chóp xoay. Như Archimedes đã nói: Hãy cho tôi một điểm tựa và tôi có thể di chuyển cả trái đất!
Chỉ định và chống chỉ định của RTSA
Chỉ định kinh điển cho phẫu thuật thay khớp vai toàn phần (RTSA) là bệnh lý khớp do rách gân chóp xoay (CTA), một dạng rách gân chóp xoay lớn kèm theo thoái hóa khớp, thường được đặc trưng bởi sự dịch chuyển lên trên của chỏm xương cánh tay, dẫn đến sự thoái hóa liên tục của ổ chảo, mỏm cùng vai và chỏm xương cánh tay. Sự dịch chuyển lên trên của chỏm xương cánh tay là do sự mất cân bằng lực tác động lên cơ delta sau khi gân chóp xoay bị rối loạn chức năng. CTA phổ biến hơn ở phụ nữ lớn tuổi, nơi có thể xảy ra tình trạng "liệt giả" điển hình.
Việc sử dụng phẫu thuật thay khớp vai, đặc biệt là phẫu thuật thay khớp vai ngược (RTSA), đã tăng lên đáng kể trong hai thập kỷ qua. Dựa trên những kết quả thành công ban đầu của việc ứng dụng RTSA, sự phát triển liên tục của kỹ thuật phẫu thuật và việc áp dụng thành thạo kỹ thuật này, các chỉ định ban đầu hẹp hơn cho RTSA đã được mở rộng, và do đó, hầu hết các ca phẫu thuật thay khớp vai hiện nay đều là RTSA.
Ví dụ, trước đây, phẫu thuật thay khớp vai toàn phần theo giải phẫu (ATSA) là lựa chọn ưu tiên cho bệnh thoái hóa khớp vai không kèm rách gân chóp xoay, nhưng trong những năm gần đây, số người giữ quan điểm này dường như đang giảm dần. Có những lý do dẫn đến xu hướng này. Thứ nhất, có đến 10% bệnh nhân được phẫu thuật ATSA đã bị rách gân chóp xoay. Thứ hai, trong một số trường hợp, tính toàn vẹn "cấu trúc" chứ không phải "chức năng" của gân chóp xoay không hoàn chỉnh, đặc biệt là ở một số bệnh nhân cao tuổi. Cuối cùng, ngay cả khi gân chóp xoay còn nguyên vẹn tại thời điểm phẫu thuật, sự thoái hóa gân chóp xoay vẫn xảy ra theo tuổi tác, đặc biệt là sau các thủ thuật ATSA, và thực sự có rất nhiều sự không chắc chắn về chức năng của gân chóp xoay. Hiện tượng này thường xảy ra ở những bệnh nhân cao tuổi trên 70 tuổi. Do đó, ngày càng nhiều bác sĩ phẫu thuật bắt đầu lựa chọn phẫu thuật thay khớp vai toàn phần theo giải phẫu (RTSA) khi đối mặt với bệnh thoái hóa khớp vai đơn thuần. Tình trạng này đã dẫn đến một suy nghĩ mới rằng RTSA cũng có thể là lựa chọn đầu tiên cho bệnh nhân thoái hóa khớp vai với gân chóp xoay còn nguyên vẹn chỉ dựa trên yếu tố tuổi tác.
Tương tự, trước đây, đối với các trường hợp rách chóp xoay lớn không thể phục hồi (MRCT) mà không kèm theo thoái hóa khớp, các phương pháp thay thế bao gồm giải áp dưới mỏm cùng vai, tái tạo một phần chóp xoay, phương pháp Trung Quốc và tái tạo bao khớp trên, tỷ lệ thành công khác nhau. Dựa trên sự thành thạo và ứng dụng thành công của RTSA trong nhiều trường hợp khác nhau, gần đây ngày càng nhiều bác sĩ đã thử áp dụng RTSA trong trường hợp MRCT đơn giản, và phương pháp này đã rất thành công, với tỷ lệ sống sót sau 10 năm cấy ghép đạt trên 90%.
Tóm lại, ngoài CTA, các chỉ định mở rộng hiện tại cho RTSA bao gồm các trường hợp rách gân chóp xoay lớn không thể phục hồi mà không kèm theo viêm xương khớp, khối u, gãy xương cấp tính, viêm khớp sau chấn thương, khuyết tật xương hoặc khớp xương bị biến dạng nghiêm trọng, viêm nhiễm và trật khớp vai tái phát.
Có rất ít chống chỉ định đối với phẫu thuật thay khớp vai toàn phần (RTSA). Ngoại trừ các chống chỉ định chung của phẫu thuật thay khớp nhân tạo như nhiễm trùng, việc cơ delta không hoạt động là một chống chỉ định tuyệt đối đối với RTSA. Ngoài ra, đối với gãy xương đầu trên xương cánh tay, gãy xương hở và tổn thương đám rối thần kinh cánh tay cũng nên được coi là chống chỉ định, trong khi tổn thương thần kinh nách đơn độc nên được coi là chống chỉ định tương đối.
Chăm sóc và phục hồi chức năng sau phẫu thuật
Nguyên tắc phục hồi chức năng sau phẫu thuật:
Khơi dậy sự nhiệt tình của bệnh nhân đối với quá trình phục hồi chức năng và thiết lập những kỳ vọng hợp lý cho họ.
Giảm đau và viêm, đồng thời bảo vệ các cấu trúc đang lành, nhưng cơ dưới vai thường không cần được bảo vệ.
Trật khớp vai ra trước thường xảy ra ở các tư thế cuối của duỗi quá mức, khép và xoay trong, hoặc dạng và xoay ngoài. Do đó, cần tránh các động tác như đánh mu bàn tay trong vòng 4 đến 6 tuần sau phẫu thuật. Những tư thế này có nguy cơ gây trật khớp.
Sau 4 đến 6 tuần, vẫn cần liên lạc và xin phép bác sĩ phẫu thuật trước khi bắt đầu các động tác và tư thế nêu trên.
Các bài tập phục hồi chức năng sau phẫu thuật nên được thực hiện trước tiên không chịu trọng lượng, sau đó chịu trọng lượng, trước tiên không có lực cản, sau đó có lực cản, trước tiên thụ động, sau đó chủ động.
Hiện nay, chưa có tiêu chuẩn phục hồi chức năng nào nghiêm ngặt và thống nhất, và có sự khác biệt lớn trong các kế hoạch của các nhà nghiên cứu khác nhau.
Chiến lược hỗ trợ các hoạt động sinh hoạt hàng ngày (ADLs) cho bệnh nhân (0-6 tuần):
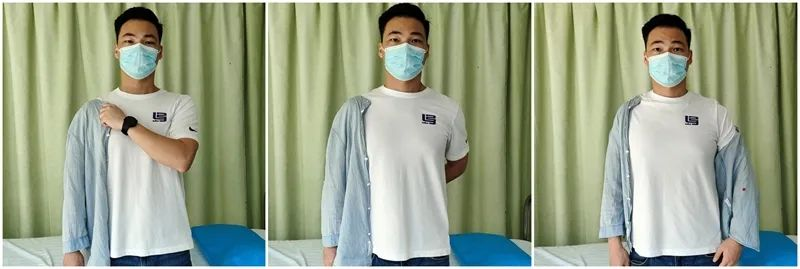
Băng bó
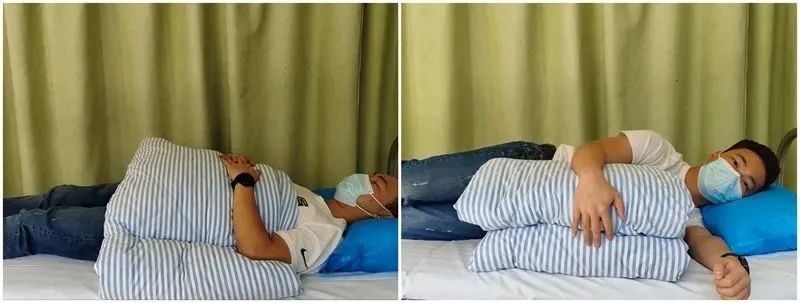
Ngủ
Chiến lược tập thể dục hàng ngày (0-6 tuần):
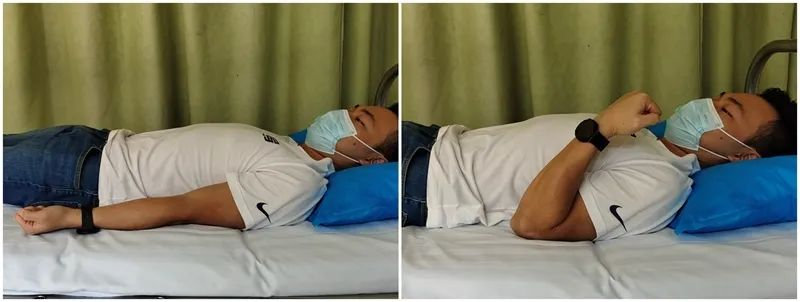
Gập khuỷu tay chủ động
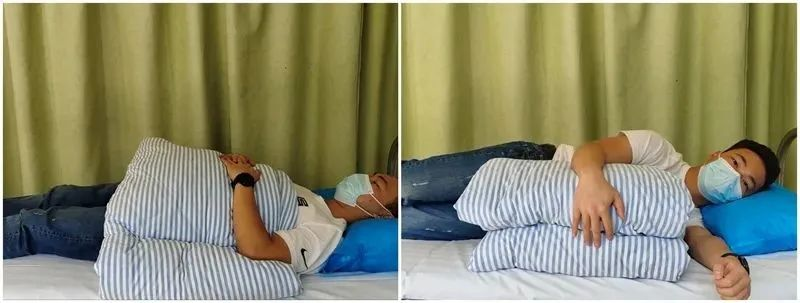
Gập vai thụ động
Công ty TNHH Công nghệ Tứ Xuyên Chenanhui
Whatsapp:+8618227212857
Thời gian đăng bài: 21/11/2022










