Trong vài thập kỷ qua, tỷ lệ mắc gãy xương đầu trên xương cánh tay (PHF) đã tăng hơn 28%, và tỷ lệ phẫu thuật đã tăng hơn 10% ở bệnh nhân từ 65 tuổi trở lên. Rõ ràng, mật độ xương giảm và số lần té ngã tăng là những yếu tố nguy cơ chính ở nhóm người cao tuổi ngày càng tăng. Mặc dù có nhiều phương pháp điều trị phẫu thuật khác nhau để xử lý các trường hợp gãy xương đầu trên xương cánh tay di lệch hoặc không ổn định, nhưng vẫn chưa có sự đồng thuận về phương pháp phẫu thuật tốt nhất cho người cao tuổi. Sự phát triển của các tấm cố định góc đã cung cấp một lựa chọn điều trị cho phẫu thuật gãy xương đầu trên xương cánh tay, nhưng cần phải xem xét tỷ lệ biến chứng cao lên đến 40%. Các biến chứng thường được báo cáo nhất là sụp khớp khép với trật vít và hoại tử vô mạch (AVN) đầu xương cánh tay.
Việc nắn chỉnh gãy xương về mặt giải phẫu, phục hồi mô men xương cánh tay và cố định vít dưới da chính xác có thể làm giảm các biến chứng như vậy. Việc cố định vít thường khó thực hiện do chất lượng xương vùng đầu trên xương cánh tay bị suy giảm do loãng xương. Để giải quyết vấn đề này, việc tăng cường giao diện xương-vít ở những vùng xương có chất lượng kém bằng cách sử dụng xi măng xương polymethylmethacrylate (PMMA) xung quanh đầu vít là một phương pháp mới để cải thiện độ bền cố định của dụng cụ cấy ghép.
Nghiên cứu hiện tại nhằm mục đích đánh giá và phân tích kết quả chụp X-quang của các trường hợp gãy xương đầu trên 60 tuổi được điều trị bằng nẹp cố định góc cạnh và tăng cường đầu vít.
Ⅰ.Vật liệu và phương pháp
Tổng cộng có 49 bệnh nhân được phẫu thuật cố định góc bằng nẹp và tăng cường xi măng bằng vít cho gãy xương đầu dưới mỏm gai, và 24 bệnh nhân được đưa vào nghiên cứu dựa trên các tiêu chí lựa chọn và loại trừ.
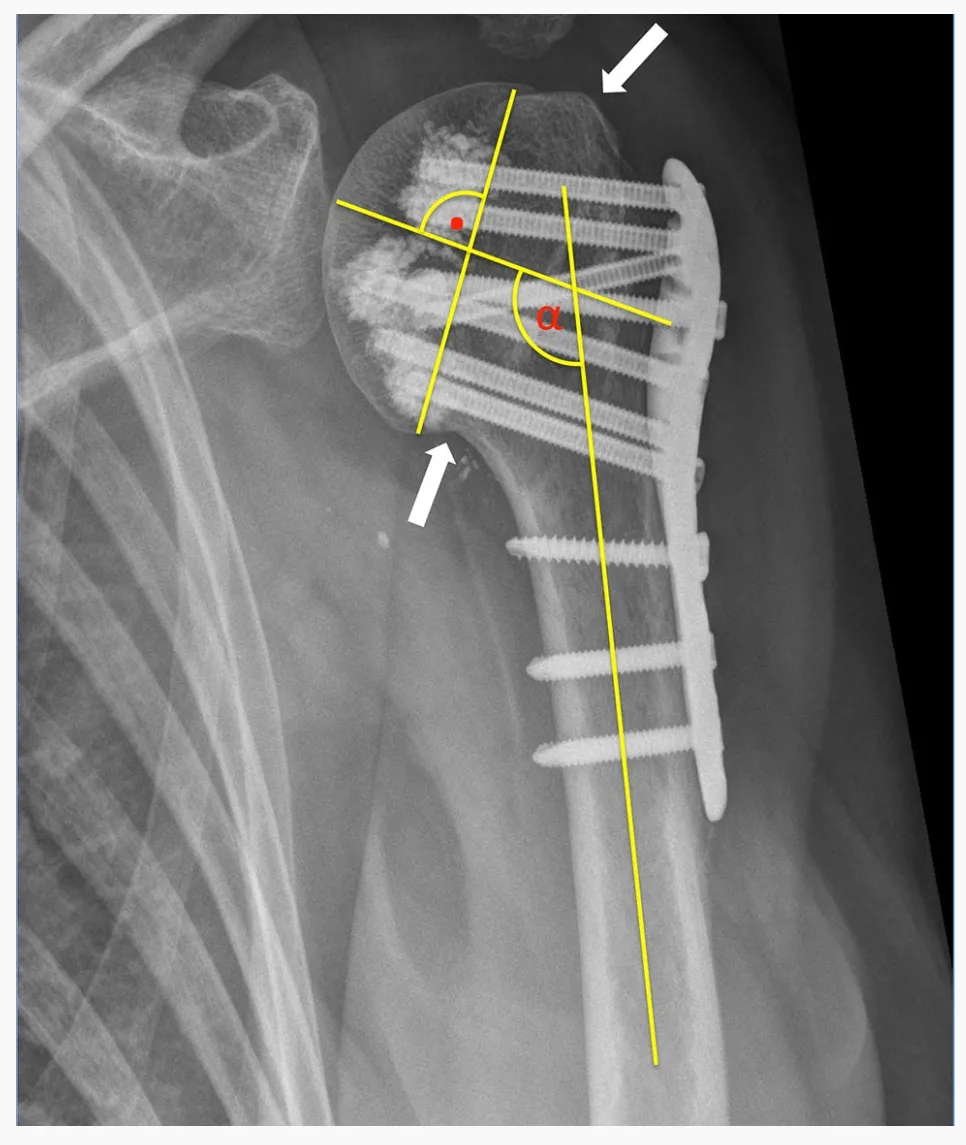
Tất cả 24 trường hợp gãy đầu xương cánh tay (PHF) đều được phân loại bằng hệ thống phân loại HGLS do Sukthankar và Hertel đề xuất, sử dụng phim chụp CT trước phẫu thuật. Phim chụp X-quang trước phẫu thuật cũng như phim chụp X-quang thường quy sau phẫu thuật đều được đánh giá. Việc nắn chỉnh giải phẫu đầy đủ vết gãy được coi là đạt được khi mấu lồi đầu xương cánh tay được nắn chỉnh lại và cho thấy khe hở hoặc di lệch nhỏ hơn 5 mm. Biến dạng khép được định nghĩa là độ nghiêng của đầu xương cánh tay so với thân xương cánh tay nhỏ hơn 125° và biến dạng vẹo ngoài được định nghĩa là lớn hơn 145°.
Xuyên vít nguyên phát được định nghĩa là đầu vít xuyên qua ranh giới của vỏ tủy xương chỏm xương cánh tay. Di lệch gãy thứ phát được định nghĩa là sự di lệch của mấu lồi đã được nắn chỉnh lớn hơn 5 mm và/hoặc sự thay đổi lớn hơn 15° về góc nghiêng của mảnh vỡ chỏm xương trên phim chụp X-quang theo dõi so với phim chụp X-quang trong phẫu thuật.
Tất cả các ca phẫu thuật đều được thực hiện thông qua đường mổ cơ delta-ngực lớn. Việc nắn chỉnh xương gãy và đặt nẹp được thực hiện theo phương pháp tiêu chuẩn. Kỹ thuật tăng cường bằng xi măng vít sử dụng 0,5 ml xi măng để tăng cường đầu vít.
Sau phẫu thuật, bệnh nhân được cố định vai bằng một chiếc đai đeo tay được thiết kế riêng trong 3 tuần. Việc vận động thụ động sớm và vận động chủ động có hỗ trợ, kết hợp với kiểm soát cơn đau, được bắt đầu 2 ngày sau phẫu thuật để đạt được biên độ vận động tối đa (ROM).
II.Kết quả.
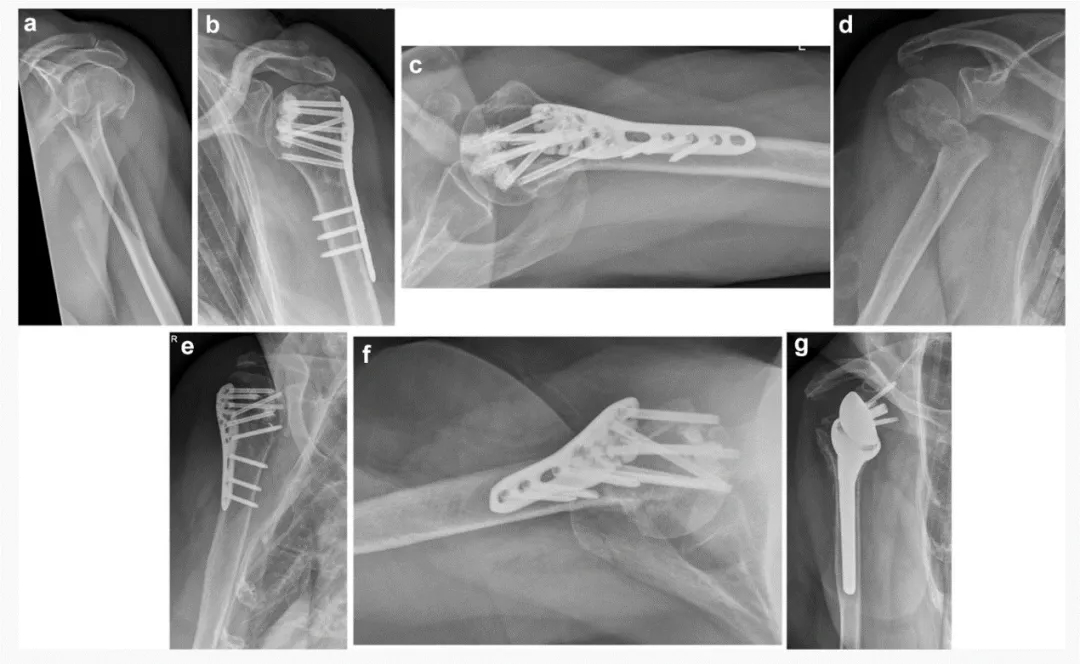
Kết quả: Có 24 bệnh nhân được đưa vào nghiên cứu, với tuổi trung bình là 77,5 năm (dao động từ 62 đến 96 năm). Trong đó, 21 bệnh nhân nữ và 3 bệnh nhân nam. Có 5 trường hợp gãy xương 2 mảnh, 12 trường hợp gãy xương 3 mảnh và 7 trường hợp gãy xương 4 mảnh được điều trị phẫu thuật bằng cách sử dụng nẹp cố định góc cạnh và tăng cường bằng vít-xi măng. Ba trong số 24 trường hợp gãy xương là gãy đầu xương cánh tay. Đã đạt được sự nắn chỉnh giải phẫu ở 12 trong số 24 bệnh nhân; nắn chỉnh hoàn toàn vỏ xương phía trong đạt được ở 15 trong số 24 bệnh nhân (62,5%). Sau 3 tháng phẫu thuật, 20 trong số 21 bệnh nhân (95,2%) đã liền xương, ngoại trừ 3 bệnh nhân cần phẫu thuật chỉnh sửa sớm.
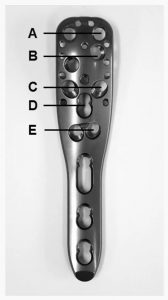


Một bệnh nhân bị trật khớp thứ phát sớm (xoay ra sau của mảnh xương chỏm xương cánh tay) 7 tuần sau phẫu thuật. Phẫu thuật chỉnh sửa được thực hiện bằng phương pháp thay khớp vai toàn phần ngược 3 tháng sau phẫu thuật. Hiện tượng xuyên vít nguyên phát do rò rỉ xi măng nhỏ trong khớp (không gây mòn khớp nghiêm trọng) được quan sát thấy ở 3 bệnh nhân (trong đó 2 bệnh nhân bị gãy xương chỏm xương cánh tay) trong quá trình theo dõi X-quang sau phẫu thuật. Hiện tượng xuyên vít được phát hiện ở lớp C của tấm cố định góc ở 2 bệnh nhân và ở lớp E ở một bệnh nhân khác (Hình 3). 2 trong số 3 bệnh nhân này sau đó bị hoại tử vô mạch (AVN). Các bệnh nhân này đã được phẫu thuật chỉnh sửa do phát triển AVN (Bảng 1, 2).
III.Cuộc thảo luận.
Biến chứng thường gặp nhất trong gãy xương đầu trên xương cánh tay (PHF), ngoài sự phát triển của hoại tử vô mạch (AVN), là sự lỏng vít dẫn đến sụp đổ khép của mảnh xương đầu cánh tay. Nghiên cứu này cho thấy việc tăng cường vít bằng xi măng dẫn đến tỷ lệ liền xương là 95,2% sau 3 tháng, tỷ lệ di lệch thứ phát là 4,2%, tỷ lệ AVN là 16,7% và tỷ lệ phẫu thuật lại toàn bộ là 16,7%. Việc tăng cường vít bằng xi măng dẫn đến tỷ lệ di lệch thứ phát là 4,2% mà không có bất kỳ sự sụp đổ khép nào, tỷ lệ này thấp hơn so với khoảng 13,7-16% khi sử dụng phương pháp cố định bằng nẹp góc thông thường. Chúng tôi đặc biệt khuyến nghị cần nỗ lực để đạt được sự nắn chỉnh giải phẫu đầy đủ, đặc biệt là vỏ xương cánh tay phía trong trong phương pháp cố định nẹp góc đối với gãy xương đầu trên xương cánh tay. Ngay cả khi áp dụng thêm việc tăng cường đầu vít, cần phải xem xét các tiêu chí thất bại tiềm tàng đã biết.
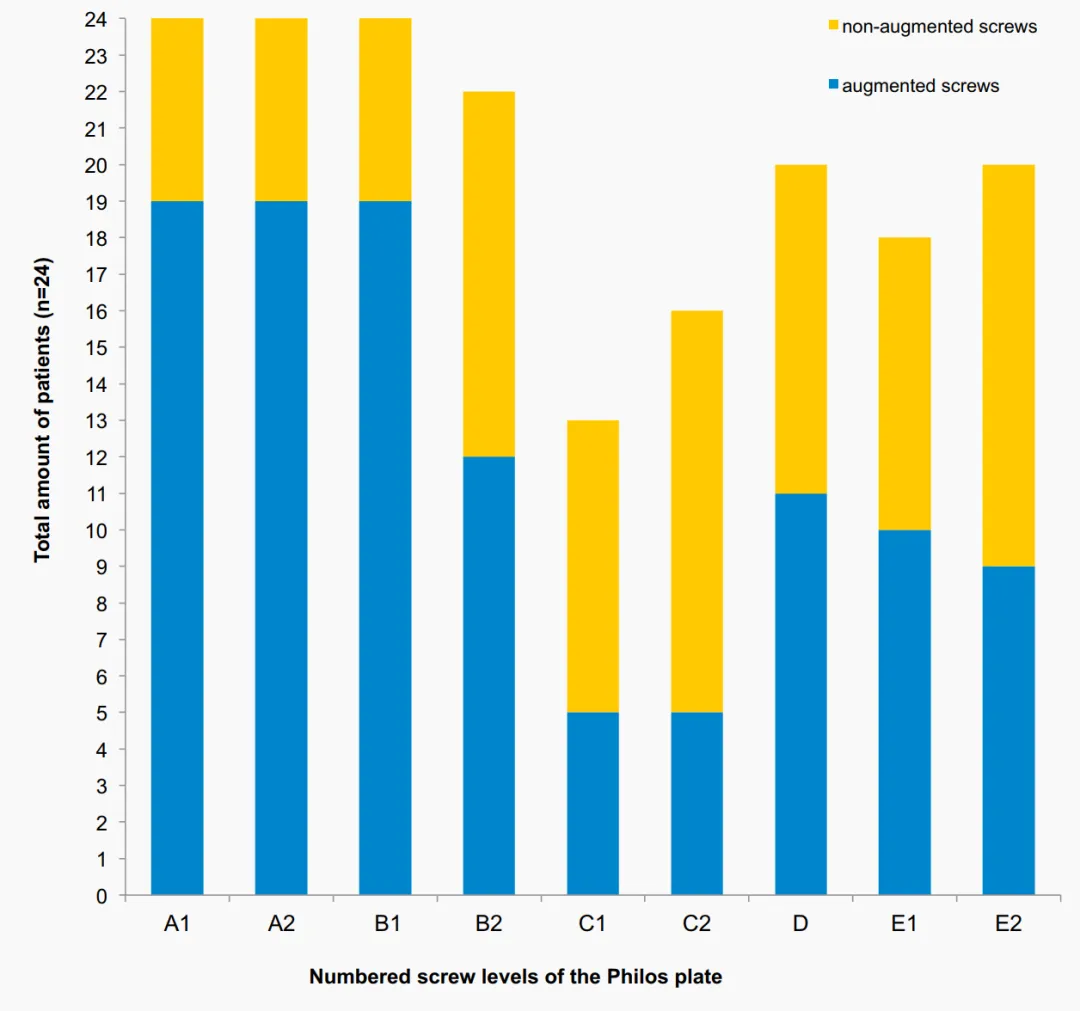
Tỷ lệ phẫu thuật sửa chữa tổng thể là 16,7% khi sử dụng phương pháp tăng cường đầu vít trong nghiên cứu này nằm trong phạm vi thấp hơn so với tỷ lệ phẫu thuật sửa chữa đã được công bố trước đây đối với các tấm ổn định góc truyền thống trong trường hợp gãy xương đầu dưới xương đùi, cho thấy tỷ lệ phẫu thuật sửa chữa ở người cao tuổi dao động từ 13% đến 28%. Không cần chờ đợi. Nghiên cứu đa trung tâm có đối chứng, ngẫu nhiên, tiến cứu do Hengg et al. thực hiện đã không cho thấy lợi ích của việc tăng cường vít bằng xi măng. Trong tổng số 65 bệnh nhân hoàn thành theo dõi 1 năm, hỏng hóc cơ học xảy ra ở 9 bệnh nhân và 3 bệnh nhân trong nhóm tăng cường. Hoại tử xương vô mạch (AVN) được quan sát thấy ở 2 bệnh nhân (10,3%) và ở 2 bệnh nhân (5,6%) trong nhóm không tăng cường. Nhìn chung, không có sự khác biệt đáng kể về tỷ lệ xảy ra các biến cố bất lợi và kết quả lâm sàng giữa hai nhóm. Mặc dù các nghiên cứu này tập trung vào kết quả lâm sàng và X quang, nhưng chúng không đánh giá phim X quang chi tiết như nghiên cứu này. Nhìn chung, các biến chứng được phát hiện bằng X quang tương tự như trong nghiên cứu này. Không có nghiên cứu nào trong số này báo cáo về hiện tượng rò rỉ xi măng vào khớp, ngoại trừ nghiên cứu của Hengg et al., người đã quan sát thấy biến cố bất lợi này ở một bệnh nhân. Trong nghiên cứu hiện tại, hiện tượng xuyên thủng vít chính được quan sát thấy hai lần ở mức C và một lần ở mức E, sau đó là hiện tượng rò rỉ xi măng vào khớp mà không có ý nghĩa lâm sàng nào. Thuốc cản quang được tiêm dưới sự kiểm soát của máy soi huỳnh quang trước khi tăng cường xi măng cho mỗi vít. Tuy nhiên, cần thực hiện và đánh giá cẩn thận hơn các hình ảnh X-quang khác nhau ở các vị trí cánh tay khác nhau để loại trừ bất kỳ hiện tượng xuyên thủng vít chính nào trước khi bơm xi măng. Hơn nữa, nên tránh tăng cường xi măng cho vít ở mức C (cấu hình vít phân kỳ) do nguy cơ xuyên thủng vít chính và rò rỉ xi măng sau đó cao hơn. Không khuyến cáo tăng cường xi măng đầu vít ở bệnh nhân bị gãy đầu xương cánh tay do nguy cơ rò rỉ vào khớp cao được quan sát thấy ở kiểu gãy xương này (quan sát thấy ở 2 bệnh nhân).
VI. Kết luận.
Trong điều trị gãy đầu xương cánh tay bằng nẹp ổn định góc sử dụng xi măng PMMA, kỹ thuật tăng cường đầu vít bằng xi măng là một kỹ thuật phẫu thuật đáng tin cậy giúp tăng cường độ bám dính của dụng cụ cấy ghép vào xương, dẫn đến tỷ lệ di lệch thứ phát thấp, chỉ 4,2% ở bệnh nhân loãng xương. So với các tài liệu hiện có, tỷ lệ hoại tử vô mạch (AVN) tăng lên chủ yếu ở các dạng gãy xương nặng và điều này cần được xem xét. Trước khi bơm xi măng, cần phải loại trừ cẩn thận bất kỳ sự rò rỉ xi măng nào vào khớp bằng cách sử dụng thuốc cản quang. Do nguy cơ rò rỉ xi măng vào khớp cao trong trường hợp gãy đầu xương cánh tay, chúng tôi không khuyến cáo sử dụng kỹ thuật tăng cường đầu vít bằng xi măng trong trường hợp gãy xương này.
Thời gian đăng bài: 06/08/2024










