Chấn thương mắt cá chân là một loại chấn thương thể thao phổ biến, chiếm khoảng 25% các chấn thương hệ cơ xương khớp, trong đó chấn thương dây chằng bên ngoài (LCL) là phổ biến nhất. Nếu tình trạng nghiêm trọng không được điều trị kịp thời, rất dễ dẫn đến bong gân tái phát, và trong trường hợp nặng hơn sẽ ảnh hưởng đến chức năng của khớp mắt cá chân. Do đó, việc chẩn đoán và điều trị chấn thương ở giai đoạn sớm có ý nghĩa rất quan trọng. Bài viết này sẽ tập trung vào các kỹ năng chẩn đoán chấn thương dây chằng bên ngoài khớp mắt cá chân để giúp các bác sĩ lâm sàng nâng cao độ chính xác trong chẩn đoán.
I. Giải phẫu học
Dây chằng chày-sên trước (ATFL): dẹt, dính liền với bao khớp bên, bắt đầu từ phía trước xương mác và kết thúc ở phía trước thân xương sên.
Dây chằng gót-mác (CFL): có hình dạng sợi dây, bắt nguồn từ bờ trước của mắt cá ngoài xa và kết thúc ở xương gót.
Dây chằng chày mác sau (PTFL): Bắt nguồn từ mặt trong của mắt cá ngoài và kết thúc ở phía sau xương sên trong.
Riêng chấn thương do ATFL gây ra chiếm khoảng 80%, trong khi chấn thương do ATFL kết hợp với CFL chiếm khoảng 20%.
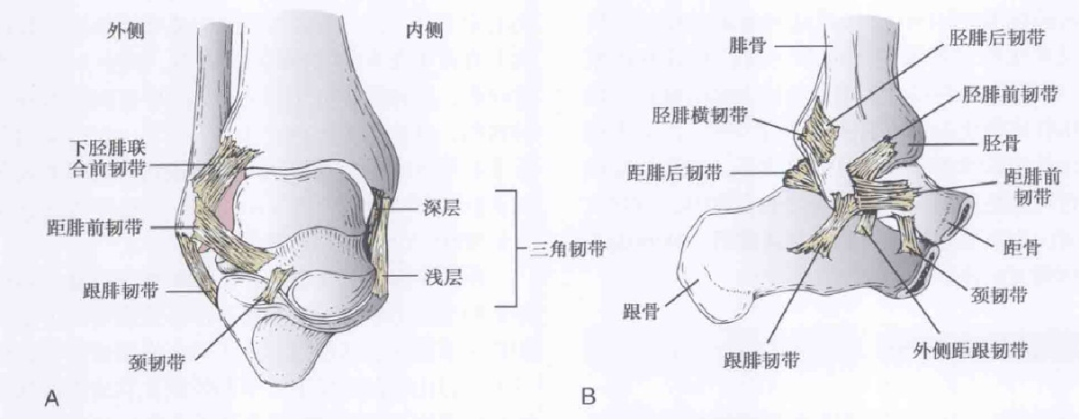
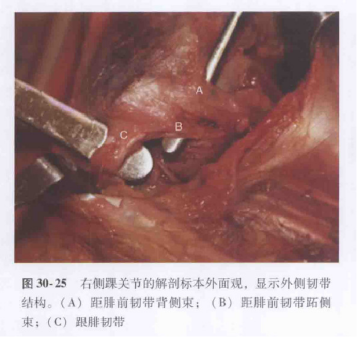
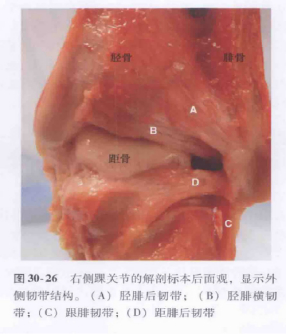
Sơ đồ cấu trúc và sơ đồ giải phẫu của dây chằng bên ngoài khớp mắt cá chân.
II. Cơ chế gây thương tích
Chấn thương ngửa bàn chân: dây chằng chày trước
Tổn thương biến dạng vẹo dây chằng gót chân - xương mác: dây chằng gót chân - xương mác
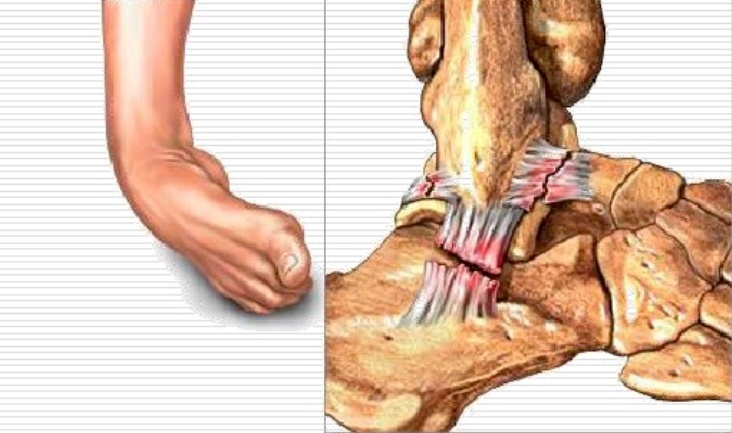
III. Phân loại mức độ chấn thương
Độ I: căng dây chằng, không thấy đứt dây chằng, hiếm khi sưng hoặc đau, và không có dấu hiệu mất chức năng;
Mức độ II: đứt một phần dây chằng ở mức độ vĩ mô, đau vừa phải, sưng và nhạy cảm, và suy giảm nhẹ chức năng khớp;
Độ III: dây chằng bị đứt hoàn toàn và mất tính toàn vẹn, kèm theo sưng tấy, chảy máu và đau nhức đáng kể, cùng với sự suy giảm chức năng rõ rệt và các biểu hiện mất ổn định khớp.
IV. Khám lâm sàng Kiểm tra ngăn kéo trước
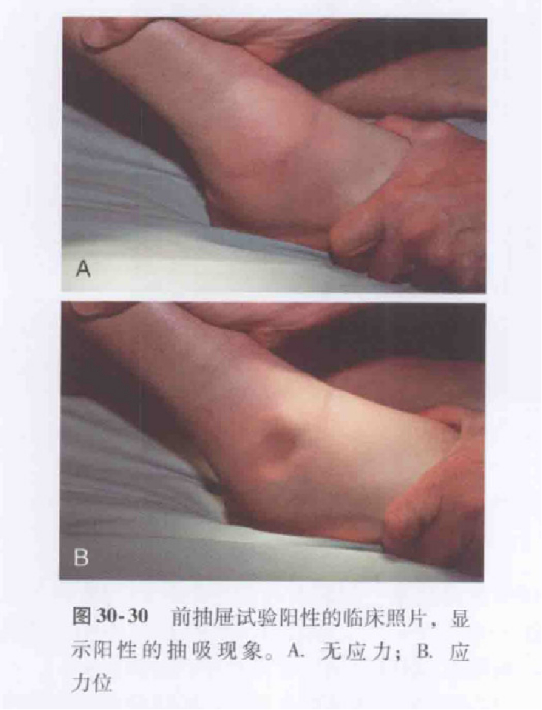
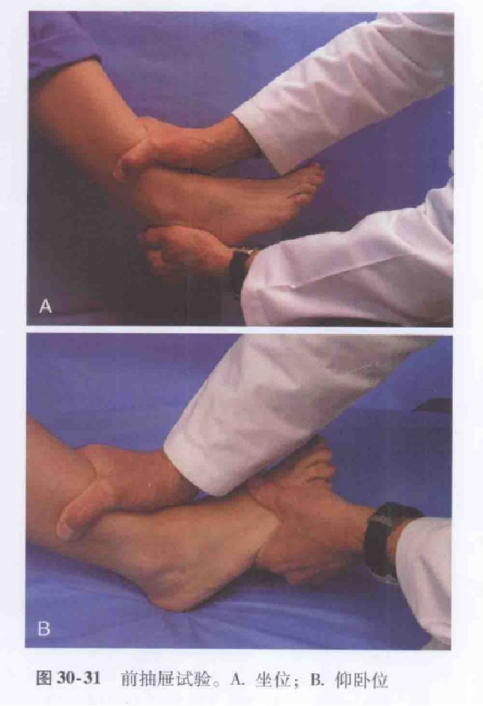
Bệnh nhân ngồi với đầu gối gập lại và phần cuối bắp chân buông thõng, người khám dùng một tay giữ cố định xương chày và dùng tay kia đẩy bàn chân về phía trước, ra phía sau gót chân.
Ngoài ra, bệnh nhân có thể nằm ngửa hoặc ngồi với đầu gối gập ở góc 60 đến 90 độ, gót chân cố định trên mặt đất, và người khám ấn nhẹ vào phần xa của xương chày.
Kết quả dương tính dự báo đứt dây chằng chày trước.
Thử nghiệm ứng suất đảo ngược
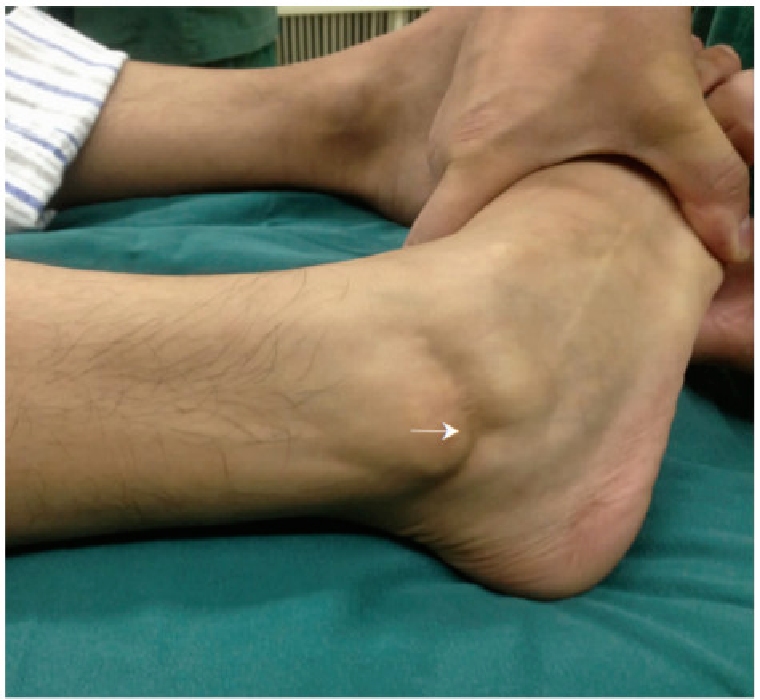
Khớp mắt cá chân gần được cố định, và lực căng vẹo trong được tác dụng lên khớp mắt cá chân xa để đánh giá góc nghiêng của xương sên.
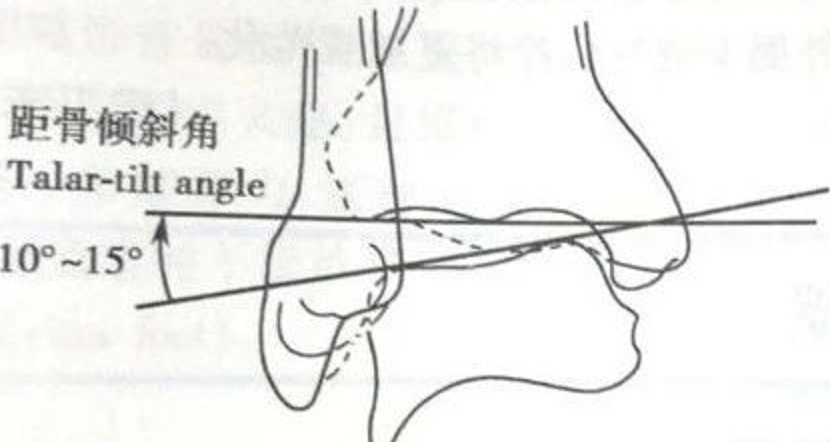
So với bên đối diện, >5° là dấu hiệu nghi ngờ dương tính, và >10° là dương tính; hoặc >15° một bên là dương tính.
Một yếu tố dự báo tích cực về đứt dây chằng gót chân - xương mác.
Xét nghiệm hình ảnh
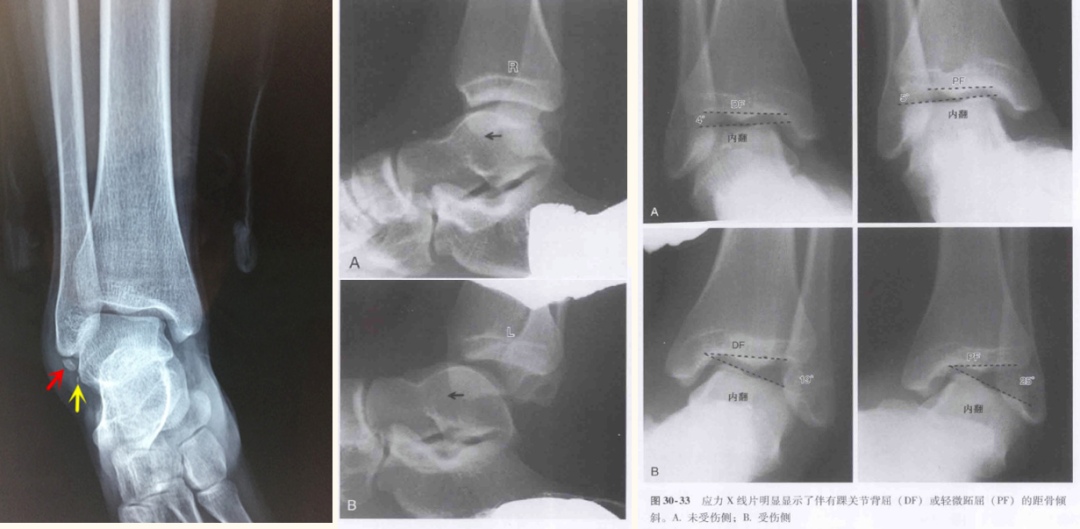
Hình ảnh X-quang các chấn thương mắt cá chân thường gặp trong thể thao.
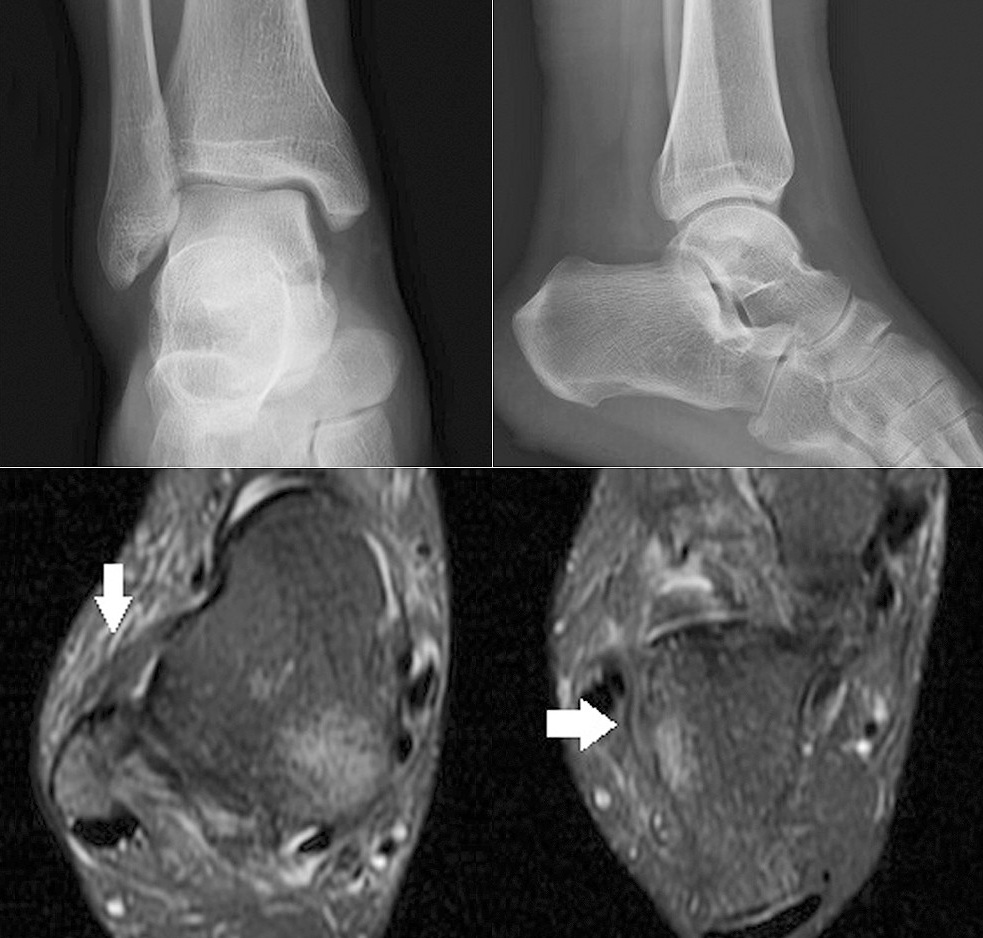
Kết quả chụp X-quang âm tính, nhưng chụp MRI cho thấy tổn thương rách dây chằng trước xương sên và dây chằng xương gót.
Ưu điểm: Chụp X-quang là lựa chọn hàng đầu để khám bệnh, tiết kiệm chi phí và đơn giản; Mức độ tổn thương được đánh giá bằng cách xác định độ nghiêng của xương sên. Nhược điểm: Hiển thị kém các mô mềm, đặc biệt là các cấu trúc dây chằng quan trọng để duy trì sự ổn định của khớp.
Chụp cộng hưởng từ (MRI)
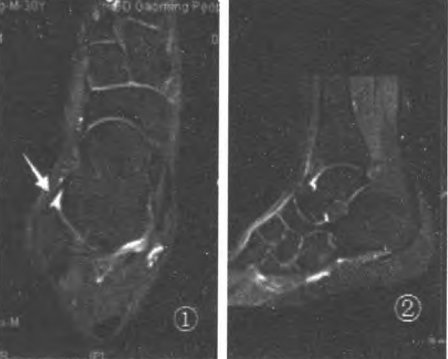
Hình 1. Tư thế nghiêng 20° cho thấy dây chằng chày trước (ATFL) rõ nét nhất; Hình 2. Đường phương vị của ảnh chụp ATFL.
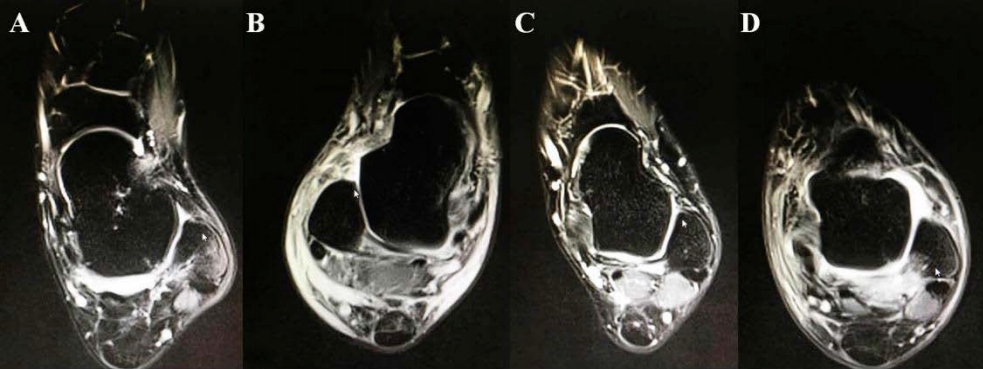
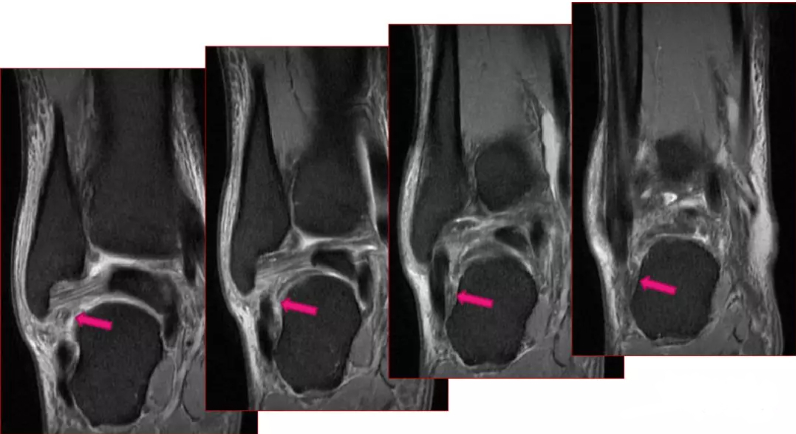
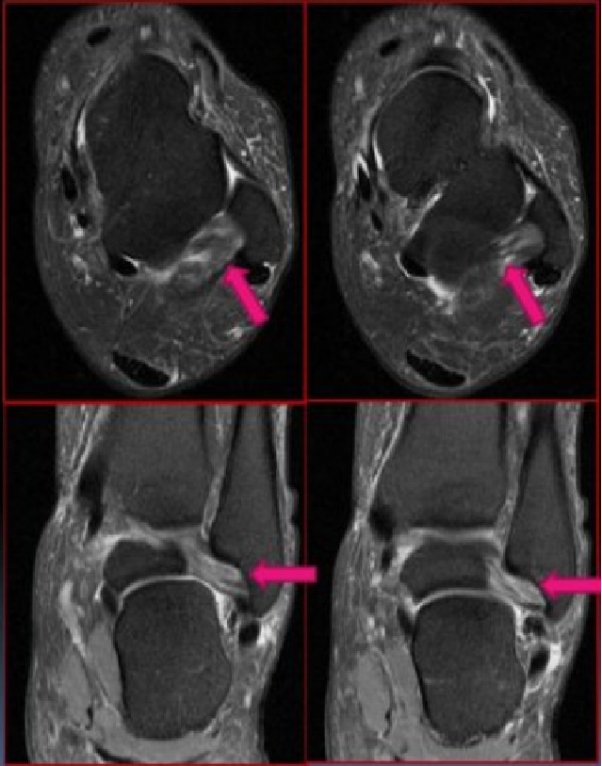
Hình ảnh MRI của các tổn thương dây chằng chày trước khác nhau cho thấy: (A) dày và phù nề dây chằng chày trước; (B) rách dây chằng chày trước; (C) đứt dây chằng chày trước; (D) tổn thương dây chằng chày trước kèm theo gãy xương bong tróc.
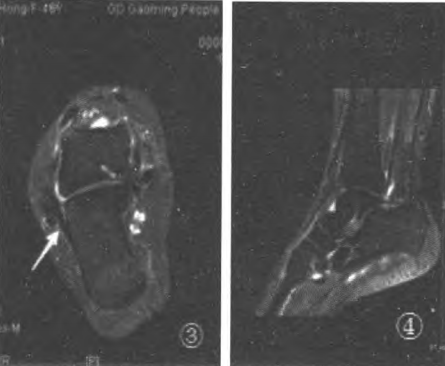
Hình 3. Tư thế nghiêng -15° cho thấy dây chằng gót-mác (CFI) tốt nhất;
Hình 4. Góc phương vị quét của CFL
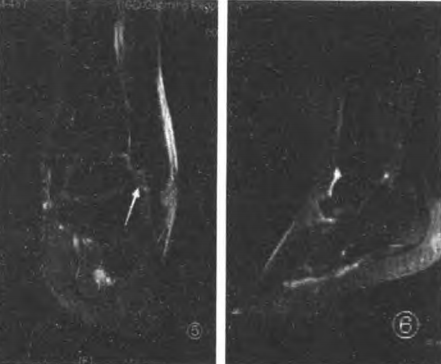
Rách hoàn toàn dây chằng gót-mác cấp tính
Hình 5: Hình chiếu mặt cắt ngang cho thấy dây chằng chày mác sau (PTFL) tốt nhất;
Hình 6. Góc phương vị quét PTFL
Rách một phần dây chằng chày sau
Phân loại chẩn đoán:
Hạng I: Không hư hại;
Độ II: dập dây chằng, cấu trúc mô liên tục tốt, dày dây chằng, giảm âm, phù nề mô xung quanh;
Độ III: hình thái dây chằng không hoàn chỉnh, mỏng hoặc gián đoạn một phần tính liên tục của cấu trúc, dây chằng dày lên và tín hiệu tăng lên;
Độ IV: đứt hoàn toàn tính liên tục của dây chằng, có thể kèm theo gãy xương bong tróc, dày dây chằng và tăng tín hiệu cục bộ hoặc lan tỏa.
Ưu điểm: Độ phân giải cao cho mô mềm, quan sát rõ ràng các loại tổn thương dây chằng; có thể hiển thị tổn thương sụn, dập xương và tình trạng tổng thể của chấn thương phức hợp.
Nhược điểm: Không thể xác định chính xác liệu có sự gián đoạn của gãy xương và tổn thương sụn khớp hay không; Do cấu trúc phức tạp của dây chằng mắt cá chân, hiệu quả thăm khám không cao; Tốn kém và mất nhiều thời gian.
Siêu âm tần số cao
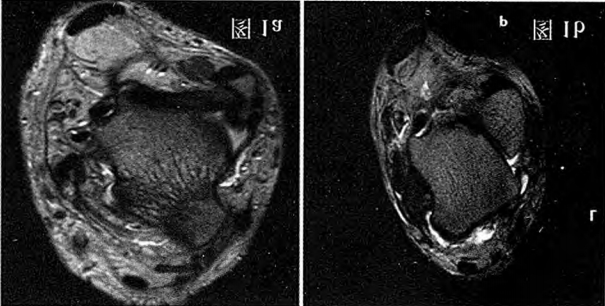
Hình 1a: Tổn thương dây chằng chày trước, rách một phần; Hình 1b: Dây chằng chày trước bị rách hoàn toàn, phần còn lại dày lên và có dịch tích tụ nhiều ở khoang trước bên.
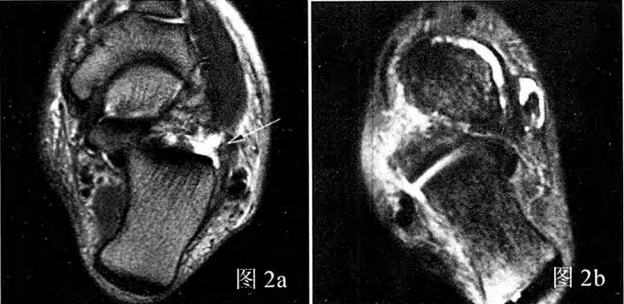
Hình 2a: Tổn thương dây chằng gót chân - xương mác, rách một phần; Hình 2b: Tổn thương dây chằng gót chân - xương mác, đứt hoàn toàn
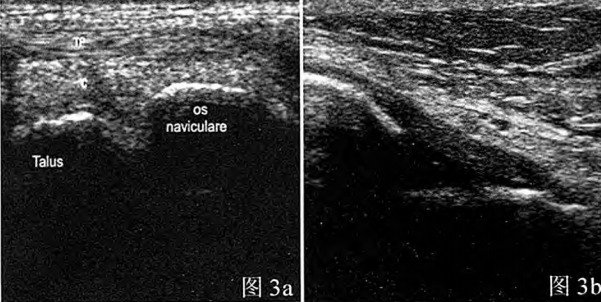
Hình 3a: Dây chằng chày trước bình thường: hình ảnh siêu âm cho thấy cấu trúc giảm âm đồng nhất hình tam giác ngược; Hình 3b: Dây chằng gót chân bình thường: Cấu trúc dạng sợi dày đặc và tăng âm vừa phải trên hình ảnh siêu âm.
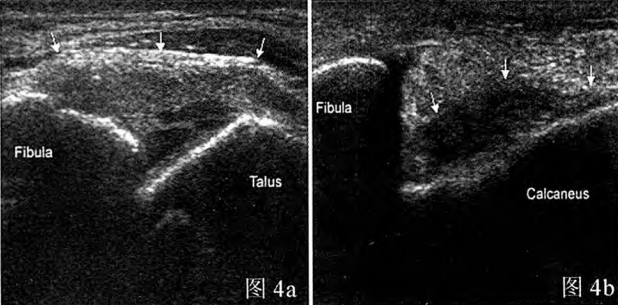
Hình 4a: Rách một phần dây chằng chày trước trên ảnh siêu âm; Hình 4b: Rách hoàn toàn dây chằng gót chân trên ảnh siêu âm.
Phân loại chẩn đoán:
Tổn thương bầm tím: Hình ảnh siêu âm cho thấy cấu trúc còn nguyên vẹn, dây chằng dày lên và sưng tấy; Rách một phần: Có hiện tượng sưng tấy ở dây chằng, có sự đứt gãy kéo dài của một số sợi hoặc các sợi bị mỏng đi cục bộ. Quét động cho thấy sức căng của dây chằng bị suy yếu đáng kể, dây chằng mỏng đi và tăng lên, độ đàn hồi cũng giảm đi trong trường hợp vẹo ngoài hoặc vẹo trong.
Đứt hoàn toàn: dây chằng bị đứt hoàn toàn và kéo dài với sự tách rời ở đầu xa, hình ảnh siêu âm động cho thấy không có sự căng dây chằng hoặc vết rách tăng lên, và trong trường hợp vẹo ngoài hoặc vẹo trong, dây chằng di chuyển đến đầu kia mà không có độ đàn hồi và khớp bị lỏng.
Ưu điểm: chi phí thấp, dễ vận hành, không xâm lấn; cấu trúc tinh tế của từng lớp mô dưới da được hiển thị rõ ràng, thuận lợi cho việc quan sát các tổn thương mô cơ xương khớp. Kiểm tra mặt cắt tùy ý, theo dõi toàn bộ quá trình hình thành dây chằng, xác định rõ vị trí tổn thương dây chằng, quan sát động học sự căng giãn và thay đổi hình thái của dây chằng.
Nhược điểm: Độ phân giải mô mềm thấp hơn so với MRI; Phụ thuộc vào kỹ thuật viên chuyên nghiệp.
Kiểm tra nội soi khớp
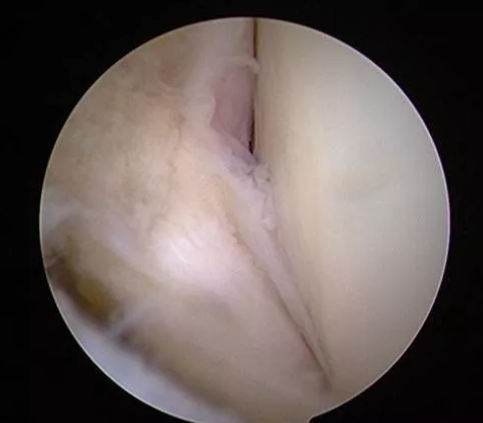
Ưu điểm: Quan sát trực tiếp cấu trúc của mắt cá ngoài và vùng gót chân (như khớp sên dưới, dây chằng sên-mác trước, dây chằng gót-mác, v.v.) để đánh giá tính toàn vẹn của các dây chằng và giúp bác sĩ phẫu thuật xác định kế hoạch phẫu thuật.
Nhược điểm: Phương pháp này xâm lấn, có thể gây ra một số biến chứng như tổn thương thần kinh, nhiễm trùng, v.v. Tuy nhiên, nó thường được coi là tiêu chuẩn vàng để chẩn đoán tổn thương dây chằng và hiện đang được sử dụng rộng rãi trong điều trị các tổn thương dây chằng.
Thời gian đăng bài: 29/09/2024










