Chuẩn bị và tư thế trước phẫu thuật như đã mô tả trước đó đối với phương pháp cố định khung ngoài xuyên khớp.
Nắn chỉnh và cố định gãy xương nội khớp:
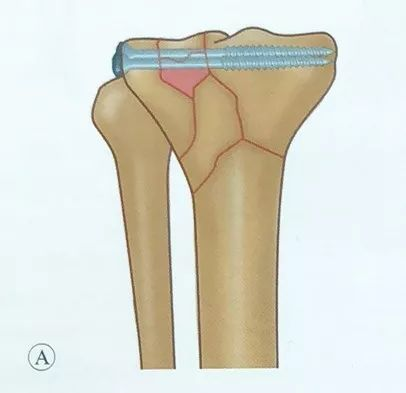
Phương pháp nắn chỉnh và cố định bằng đường rạch hạn chế được sử dụng. Có thể quan sát trực tiếp vết gãy ở mặt khớp dưới thông qua các vết rạch nhỏ ở phía trước trong và phía trước ngoài, cùng với vết rạch bên ngoài bao khớp bên dưới sụn chêm.
Có thể nắn chỉnh chi bị ảnh hưởng bằng cách kéo giãn và sử dụng dây chằng để làm thẳng các mảnh xương lớn, cũng như nén ép ở mức độ trung bình bằng cách cạy và kéo.
Cần chú ý khôi phục chiều rộng của mâm chày, và khi có khuyết tật xương bên dưới bề mặt khớp, hãy tiến hành ghép xương để nâng đỡ bề mặt khớp sau khi nạo vét để tái tạo lại bề mặt khớp.
Hãy chú ý đến chiều cao của các bệ đỡ phía trong và phía ngoài, sao cho không có bậc thang nào trên bề mặt khớp.
Phương pháp cố định tạm thời bằng kẹp định vị hoặc kim Kirschner được sử dụng để duy trì vị trí đã được định vị lại.
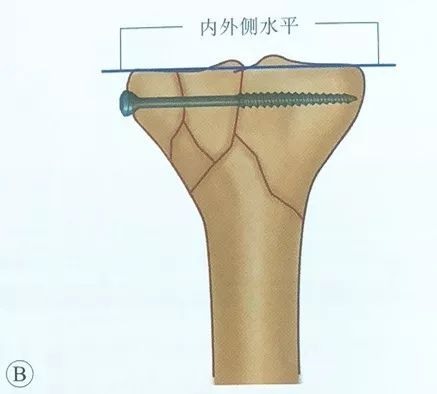
Khi đặt vít rỗng, vít phải song song với bề mặt khớp và nằm trong xương dưới sụn để tăng cường độ chắc chắn của quá trình cố định. Cần thực hiện chụp X-quang huỳnh quang trong quá trình phẫu thuật để kiểm tra vít và tuyệt đối không được đóng vít vào khớp.
nắn chỉnh gãy xương đầu xương:
Phương pháp kéo giãn giúp khôi phục chiều dài và trục cơ học của chi bị ảnh hưởng.
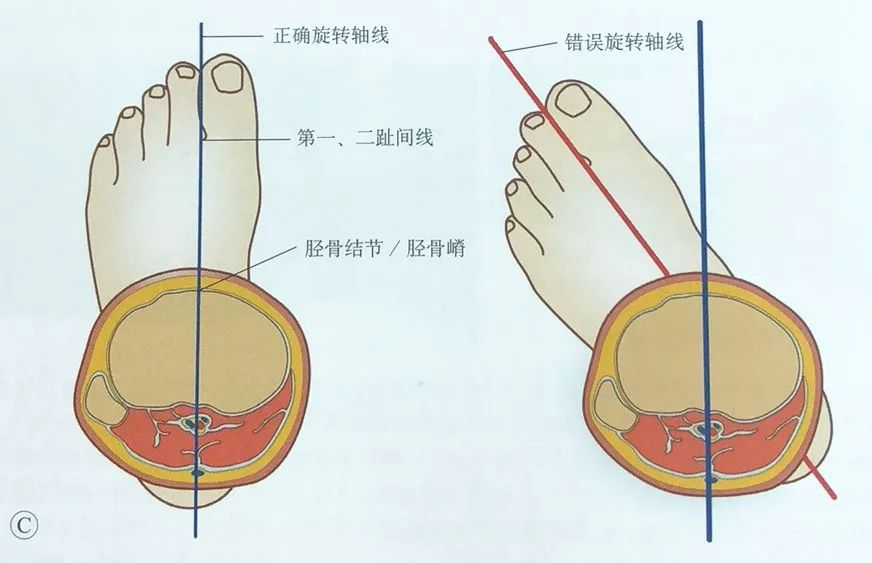
Cần chú ý điều chỉnh sự lệch xoay của chi bị ảnh hưởng bằng cách sờ nắn củ xương chày và định hướng nó giữa ngón chân thứ nhất và thứ hai.
Vị trí vòng gần
Phạm vi vùng an toàn để đặt dây căng mâm chày.:
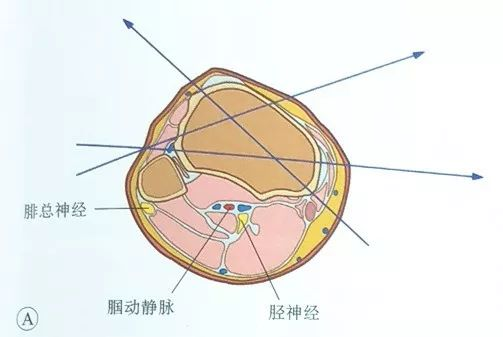
Động mạch khoeo, tĩnh mạch khoeo và dây thần kinh chày chạy phía sau xương chày, còn dây thần kinh mác chung chạy phía sau đầu xương mác. Do đó, cả điểm vào và điểm ra của kim đều phải nằm phía trước mâm chày, tức là kim phải đi vào và đi ra khỏi kim thép ở phía trước bờ trong của xương chày và phía trước bờ trước của xương mác.
Ở phía bên, kim có thể được đưa vào từ mép trước của xương mác và đi ra từ phía trước trong hoặc từ phía trong; điểm vào ở phía trong thường nằm ở mép trong của mâm chày và mặt trước của nó, để tránh dây căng đi xuyên qua quá nhiều mô cơ.
Theo các tài liệu đã công bố, điểm vào của dây căng phải cách bề mặt khớp ít nhất 14 mm để tránh dây căng đi vào bao khớp và gây viêm khớp nhiễm trùng.
Đặt dây căng đầu tiên:
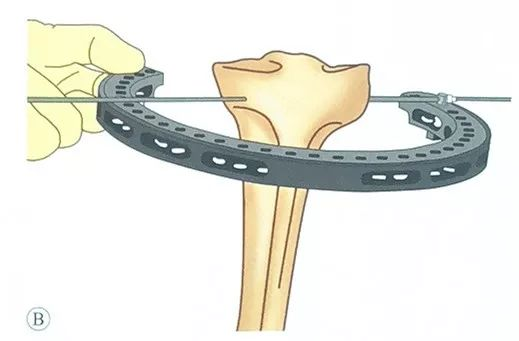
Có thể sử dụng một chiếc kim hình quả ô liu, luồn nó qua kim băng trên giá đỡ nhẫn, sao cho phần đầu quả ô liu nằm ở phía ngoài của kim băng.
Người phụ tá giữ cho giá đỡ vòng luôn song song với bề mặt khớp.
Dùng mũi khoan hình quả ô liu xuyên qua mô mềm và mâm chày, chú ý kiểm soát hướng để đảm bảo điểm vào và điểm ra nằm trên cùng một mặt phẳng.
Sau khi kim xuyên qua da từ phía đối diện, tiếp tục rút kim cho đến khi đầu kim chạm vào chốt an toàn.
Lắp thanh trượt kẹp dây ở phía đối diện và luồn chốt hình quả ô liu qua thanh trượt kẹp dây.
Trong suốt quá trình phẫu thuật, cần chú ý giữ cho mâm chày luôn nằm ở vị trí trung tâm của khung vòng.
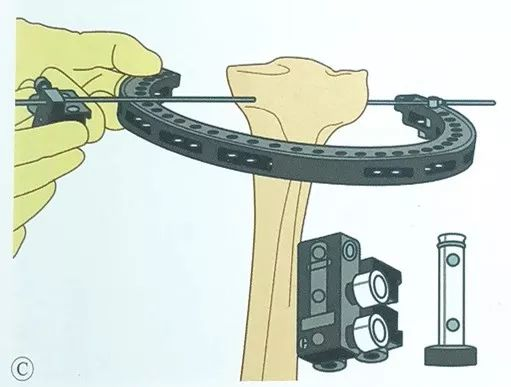
Thông qua bộ dẫn hướng, một dây căng thứ hai được đặt song song, cũng xuyên qua phía đối diện của thanh trượt kẹp dây.
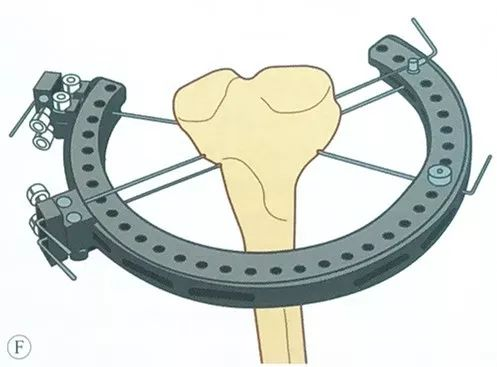
Đặt sợi dây căng thứ ba, nên đặt ở vị trí an toàn, càng xa càng tốt so với góc giao nhau lớn nhất của bộ dây căng trước đó, thông thường hai bộ dây thép có thể tạo thành góc 50° ~ 70°.
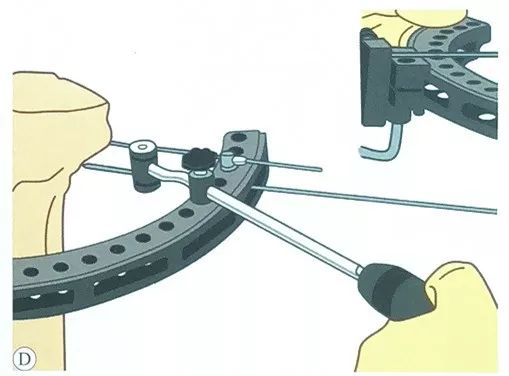
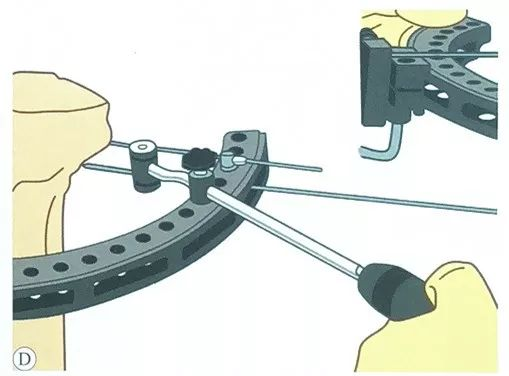
Lực căng tác dụng lên dây căng: Kéo căng hoàn toàn bộ căng, luồn đầu dây căng qua bộ căng, bóp tay cầm, tác dụng lực căng ít nhất 1200N lên dây căng, sau đó khóa tay cầm hình chữ L.
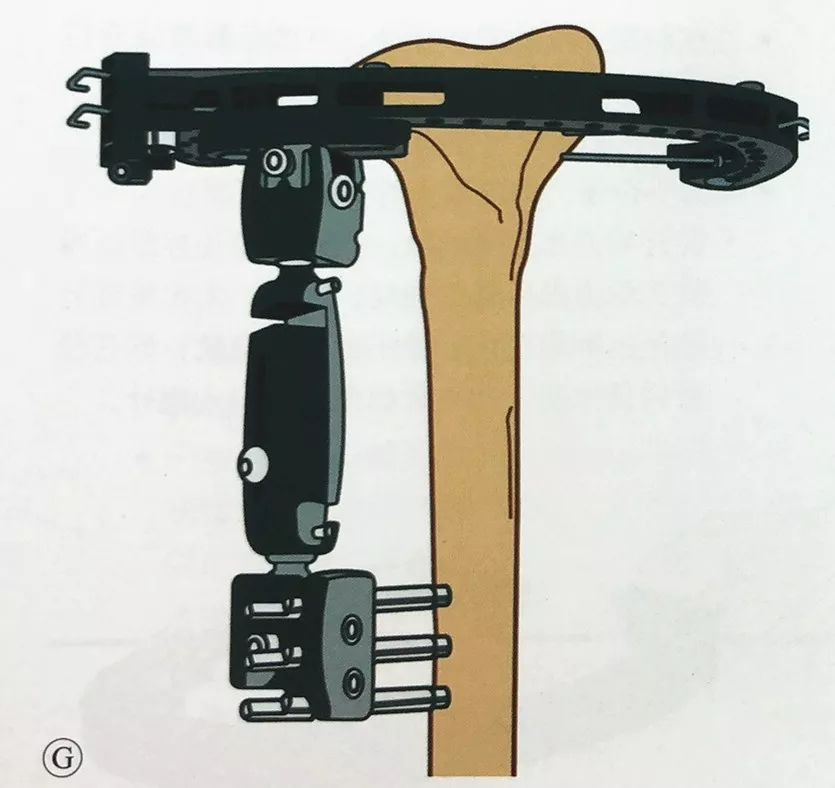
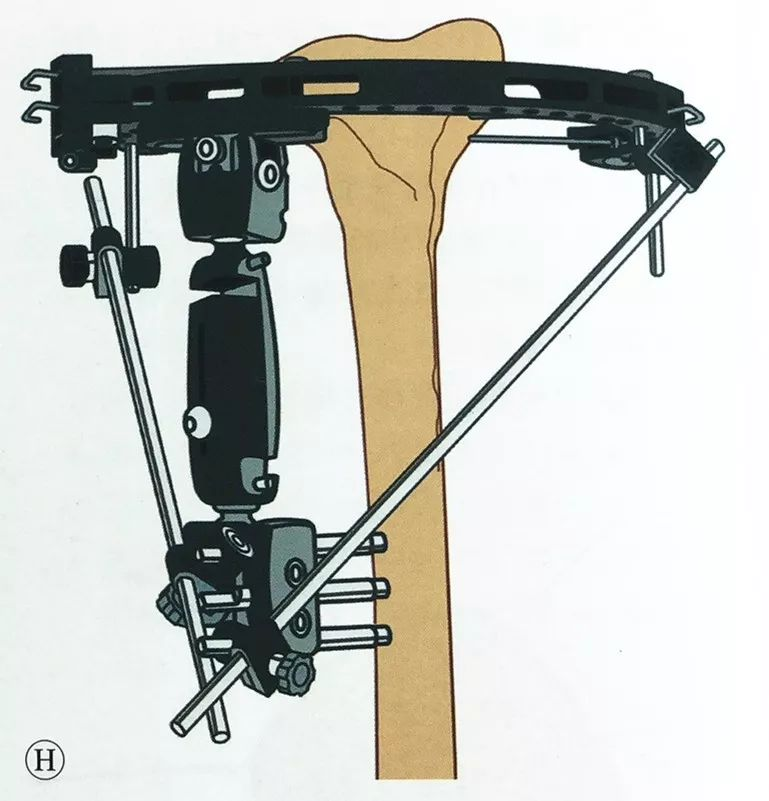
Áp dụng phương pháp cố định ngoài qua khớp gối tương tự như đã mô tả trước đó, đặt ít nhất hai vít Schanz vào xương chày xa, gắn dụng cụ cố định ngoài một tay, và kết nối nó với dụng cụ cố định ngoài toàn vòng, đồng thời xác nhận lại rằng vùng hành xương và thân xương chày nằm ở trục cơ học và sự thẳng hàng xoay bình thường trước khi hoàn tất quá trình cố định.
Nếu cần độ ổn định cao hơn, khung vòng có thể được gắn vào cánh tay cố định bên ngoài bằng một thanh nối.
Khâu vết mổ
Vết mổ được khâu kín từng lớp.
Vết kim tiêm được bảo vệ bằng gạc tẩm cồn.
Quản lý sau phẫu thuật
Hội chứng cân mạc và tổn thương thần kinh
Trong vòng 48 giờ sau chấn thương, cần theo dõi và xác định sự hiện diện của hội chứng khoang màng bao.
Quan sát kỹ các mạch máu và dây thần kinh của chi bị ảnh hưởng. Tình trạng thiếu máu nuôi dưỡng hoặc tổn thương thần kinh tiến triển cần được xử lý khẩn cấp.
Phục hồi chức năng
Các bài tập chức năng có thể bắt đầu vào ngày đầu tiên sau phẫu thuật nếu không có tổn thương hoặc bệnh lý kèm theo nào khác. Ví dụ, co cơ đẳng trương cơ tứ đầu đùi và vận động thụ động khớp gối, cũng như vận động chủ động khớp mắt cá chân.
Mục đích của các hoạt động chủ động và thụ động sớm là để đạt được biên độ vận động tối đa của khớp gối trong thời gian ngắn nhất có thể sau phẫu thuật, tức là đạt được biên độ vận động đầy đủ của khớp gối càng nhiều càng tốt trong vòng 4-6 tuần. Nói chung, phẫu thuật có thể đạt được mục đích tái tạo sự ổn định của khớp gối, cho phép phục hồi sớm.
hoạt động. Nếu các bài tập chức năng bị trì hoãn do phải chờ sưng giảm, điều này sẽ không có lợi cho quá trình phục hồi chức năng.
Chịu trọng lượng: Việc chịu trọng lượng sớm thường không được khuyến khích, nhưng ít nhất phải sau 10 đến 12 tuần hoặc muộn hơn đối với các trường hợp gãy xương nội khớp có chủ đích.
Quá trình lành vết thương: Theo dõi sát sao quá trình lành vết thương trong vòng 2 tuần sau phẫu thuật. Nếu xảy ra nhiễm trùng vết thương hoặc chậm lành, cần can thiệp phẫu thuật càng sớm càng tốt.
Thời gian đăng bài: 16/08/2024










